骨粗しょう症について
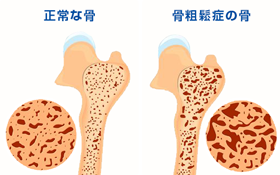
老化やカルシウム不足、運動不足、喫煙や飲酒、閉経(女性ホルモンの減少)などが原因となって骨量(カルシウムやコラーゲンなど)が減少してしまう病気が骨粗しょう症です。
骨量が減少すると骨自体がスカスカで脆くなり、骨の質が低下し、骨折のリスクが高まります。骨量は若い時期(20~30歳頃)をピークに加齢と共に減少していきます。この骨量、ひいては骨密度(単位体積あたりの骨量)が減少することで骨粗しょう症の状態になるのです。
要介護を招く大腿骨近位部の骨折
骨粗しょう症を発症すると、ほんのわずかな衝撃でも骨折をきたしやすくなりますが、なかでも大腿骨近位部(足の付け根の骨)を骨折すると、体を支える機能が損なわれ、ご高齢者の方の場合は「要介護状態」を招きやすく、これも大きな問題です。
しかし、そのような状態になる前に専門的な治療や適切な生活改善を行えば、骨密度の減少を改善し、骨折リスクを大幅に減少させることができるのです。
50歳になる前に女性は一度検査を
高齢の女性を中心に骨粗しょう症患者は、年々増加の一途をたどっています。発症する女性の年齢層についてですが、女性ホルモン(エストロゲン)の分泌が低下する更年期以降、とくに多く認められます。エストロゲンには、骨の新陳代謝に際して骨吸収を緩やかにし、骨からカルシウムが溶け出すのを抑える働きがあります。ただ、このエストロゲンは女性が閉経を迎えると分泌量が減っていきます。そうなると骨吸収のスピードが速まり、やがて骨形成が追いつかなくなり、骨が脆くなってしまうのです。
多くの女性は50歳前後で閉経を迎えますので、一度50歳になる前に骨粗しょう症の検査をお受けになることをお勧めいたします。
このほかにも、偏食や極端なダイエット、喫煙や過ぎた飲酒なども骨粗しょう症の原因と目されており、最近では高齢の女性だけでなく、若い女性の骨粗しょう症も問題視されるようになっています。
骨粗しょう症の検査
骨粗しょう症の診断にあたっては、骨密度検査、骨代謝マーカーの検査、X線検査、身長測定などが行われます。当院では、DEXA法による検査を気軽に受けていただけるように、前腕部での骨密度測定装置(DEXA)を導入しており、同機器を用いて骨密度の測定を行っています。
DEXA法による骨密度検査
骨の強さを判定する際の重要な尺度の1つに「骨密度」があります。当院では、全身型の骨密度測定装置(DEXA)を導入し、この検査機器による骨密度の測定(DEXA法)を行っております。

なお、DEXA法(二重エネルギーX線吸収測定法)とは、高低2種類のX線を測定部位に照射して、その透過度をコンピュータで解析し、骨量を調べる方法です。
測定する骨は、主に腰椎(腰の骨)、大腿骨頸部(太ももの付け根部分の骨)などです。
DEXA法では骨量を単位面積で割った値で算出し、「骨密度」として表します。骨密度とは、骨の強さを判定する診断基準のひとつであり、その尺度は20~44歳の健康な成人の骨密度を100%とした場合、検査を受けている方が現状どれほどの骨密度であるかということを算出します。このパーセンテージで表示される数値は、YAM値(Young Adult Mean:骨密度若年成人平均値)と呼ばれています。ちなみに70%未満と判定された場合は骨粗鬆症の疑いが高いと言われます。
DEXA法の利点としては、短い時間で済むうえ誤差が小さく、放射線の被爆量も少ないので、安全性に優れるといったことがあります。
その他の検査方法
骨代謝マーカーの検査
血液や尿によって「骨代謝マーカー」を調べることにより、骨吸収と骨形成のバランスがわかります。このバランスが崩れると、骨は弱くなります。また、骨吸収を示す骨代謝マーカーの高い人では、骨密度の低下する速度が速いため、骨密度の値にかかわらず、骨折リスクが高くなっています。
X線検査
主に背骨(胸椎や腰椎)のX線写真を撮り、骨折や変形が無いか、また「骨粗しょう化」の有無、つまり骨に鬆(す)が入ったようにスカスカになっていないかどうかを調べます。骨粗しょう症と他の疾患との鑑別に必要な検査です。
身長測定
25歳時点の身長と比べて、どのくらい縮んでいるかを調べます。25歳の頃より4cm以上低くなっている場合は、それほど低くなっていない人と比べ、骨折リスクが2倍以上高いという報告があります。
骨粗しょう症の予防と治療について
骨粗しょう症の発症には、老化や閉経以外にも食事・運動などの生活習慣も大きく関与しています。そのため「骨の生活習慣病」とも言われ、食事・運動療法もこの病気の予防と改善には欠かせないのです。ただし、骨粗しょう症の診断を受けた場合は、治療の中心は薬物療法となります。
生活習慣を改善する2つの方法ですが、食事療法では、骨の主成分であるカルシウムやたんぱく質、および骨のリモデリング※に必要なビタミンD・Kなどの栄養素を積極的に摂りながら、しかもバランスのとれた食生活を送ることに努めます。また運動療法では、必ずしも強度の高い運動が必要というわけではありません。ウォーキングのような軽度の運動をするだけでも十分に効果があります。とにかく長く継続することが大切です。
※リモデリング:骨を壊す働きをする破骨細胞が骨を吸収する一方で、骨をつくる働きをする骨芽細胞が、破骨細胞によって吸収された部分に新しい骨をつくる代謝作用。
薬物療法について
病状が進んだケースでは、食事療法や運動療法に併せて薬物療法を開始します。骨の破壊を抑制する薬や骨の材料を補う薬などが処方されます。
主な骨粗しょう症の治療薬
骨の破壊を抑制する薬
- ビスフォスフォネート製剤
- 骨吸収を抑えることによって骨形成を促進し、骨密度を増やします。特に有効性の高い治療薬として知られ、現在、骨粗しょう症治療の第一選択薬です。ビスフォスフォネートは腸で吸収され、すぐに骨へと届きます。そして破骨細胞に作用し、過剰な骨吸収を抑制するのです。すると骨形成が追いついて、密度の高い骨ができてきます。
- 選択的エストロゲン受容体作動薬(SERM)
- 骨に対しては、女性ホルモンのエストロゲンに似た作用があり、骨が壊れるのを抑制し、骨量を増加させます。
- ヒト型抗RANKLモノクローナル抗体製剤(デノスマブ)
- 骨を壊す細胞をできにくくして、骨の破壊を抑えます。すると骨量が増え、骨折リスクが減少します。この薬の特徴は、6ヶ月に1回の皮下注射で済む点です。
骨の材料を補う薬
- カルシウム製剤
- 食事によるカルシウムの摂取不足、乳糖不耐症の方、胃腸の手術後などに用いられます。多くは、他剤と併用されます。
- 活性型ビタミンD3製剤
- 活性型ビタミンD3には、腸管からのカルシウムの吸収を促進して体内のカルシウム量を増やす作用があります。また、骨形成も促します。
- ビタミンK製剤
- ビタミンKは骨芽細胞に作用することで骨形成を促進し、同時に骨吸収を抑制することで骨代謝のバランスを整え、骨の質を改善します。
※ワーファリン(血液を固まりにくくする薬)を服用している方には使えません。
骨をつくる薬
- 副甲状腺ホルモン(PTH)製剤
- 骨形成を促進して骨量を増やし、骨折を減少させる薬です。専用キットを用いて1日1回自己注射する薬と、週1回医療機関で注射する薬の2種類があります。
骨密度が著しく減少しているケースなど、骨折リスクの高い患者様に用いられます。





